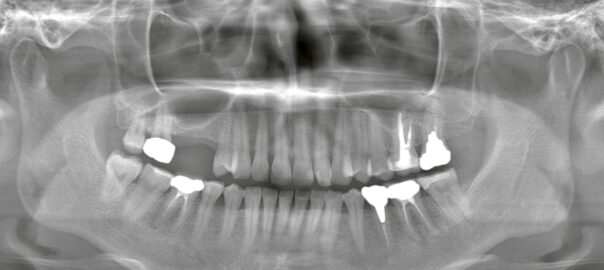
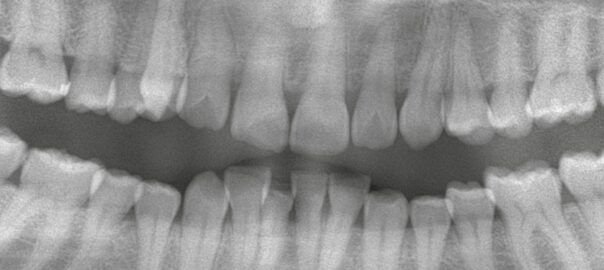
こんにちは、静岡市駿河区石田の小嶋デンタルクリニックです。
「歯周病は年齢のせい」「体質だから仕方ない」 そう思われがちな病気ですが、結論から言えば歯周病は予防可能な細菌感染症です。
実際、日々の診療の中で強く感じるのは、「歯周病が進行している人ほど、歯科医院での定期的なメインテナンスを長期間欠かしている」 という明確な相関関係です。
では、なぜ個々人でこれほどまでに差が生まれるのか。 その答えは、加齢ではなく「細菌コントロール」の成否にあります。
歯周病の正体は「特定の細菌による慢性感染症」
歯周病は、加齢現象でも、単なる磨き残しの問題でもありません。 特定の歯周病原細菌による慢性的なバイオフィルム感染症です。
特に病原性が高いとされるのが、
以下の「Red Complex(レッド・コンプレックス)」と呼ばれる菌群です。
* Porphyromonas gingivalis(P.g.菌)
* Tannerella forsythia(T.f.菌)
* Treponema denticola(T.d.菌)
*
これらが歯肉縁下(歯ぐきの溝の中)に定着し、免疫応答を引き起こすことで、 炎症 → 歯槽骨(歯を支える骨)の吸収 → 歯の動揺(グラつき) というプロセスが、痛みなく静かに進行していきます。
「カリエスリスクが低い人」が陥る罠
ここで、臨床医として特に警鐘を鳴らしたいのが、「今まで虫歯で苦労したことがない人」です。
「虫歯がない=歯が強い」という認識は、半分正解で半分は危険な誤解です。
* 唾液の緩衝能が高い
* 再石灰化の効率が良い
* 糖質摂取が少ない といった理由で虫歯を免れていても、歯周病のリスク(細菌叢)は全く別の論理で動いています。
むしろ、「虫歯がないから歯科医院に行く理由がなかった」という空白の数年間が、歯周病原細菌に「無菌室ならぬ増殖室」を与えてしまい、気づいた時には骨が溶けている……というケースが後を絶ちません。
予防歯科の真の価値は「環境のリセット」
定期的に管理を受けている人とそうでない人の差は、単なる「掃除の有無」ではありません。
1. バイオフィルムの脱構築: 細菌が強固な構造体(バイオフィルム)を形成し、病原性を発揮する前に物理的に破壊・除去する。
2. 嫌気性環境の改善: 歯周ポケット内の環境を酸素に触れさせ、嫌気性菌が住みにくい環境へリセットする。
3. 早期の炎症介入: 骨が吸収される前段階で、微細な炎症を抑え込む。
歯周病は、一度失った付着(歯を支える組織)を完全に元に戻すことが極めて難しい疾患です。また「発症後の治療」より「発症前の予防」の方が、患者様にとっての時間的・経済的・身体的コストにおいて圧倒的に効果が高いのです。
まとめ:一生自分の歯で戦うために
* 歯周病は「予防できる」細菌感染症である。
* 虫歯がない人ほど、無症状のまま歯周病が進行するリスクを抱えている。
* 予防の本質は、歯磨き以上に「プロによる細菌コントロール」にある。
当院では、 「治療が必要な状態を未然に防ぎ、健康な状態をマネジメントする」 という攻めの予防歯科を実践しています。
「しばらく歯医者に行っていないな」という方こそ、将来へのリスクマネジメントとして、ぜひ一度私たちの検診を受けてみてください。
コジデン理事長ブログ(様々なことをゆる〜く書いています)
→ https://ameblo.jp/kojima-dental
インプラント専門サイトはこちら
→ https://ryu-implant.net



 054-654-1020
054-654-1020 Web予約
Web予約