こんにちは、静岡市駿河区石田の小嶋デンタルクリニックです。
「インプラントを考えているけれど、この歯は今すぐ抜くべきか。それとも少し様子を見ても大丈夫か?」
外来で非常によくいただく質問です。
結論から言えばケースバイケースですが、ひとつ明確な原則があります。
感染が進行している歯は、早めの抜歯が基本
歯根の先に膿が溜まっている、歯周組織に感染が広がっているなど、感染が現在進行形で拡大している場合は、早期抜歯が推奨されます。
なぜなら、
・感染が広がる
・周囲の骨が溶けていく
・将来インプラントを入れたい骨が欠損する
という悪循環が起きるからです。
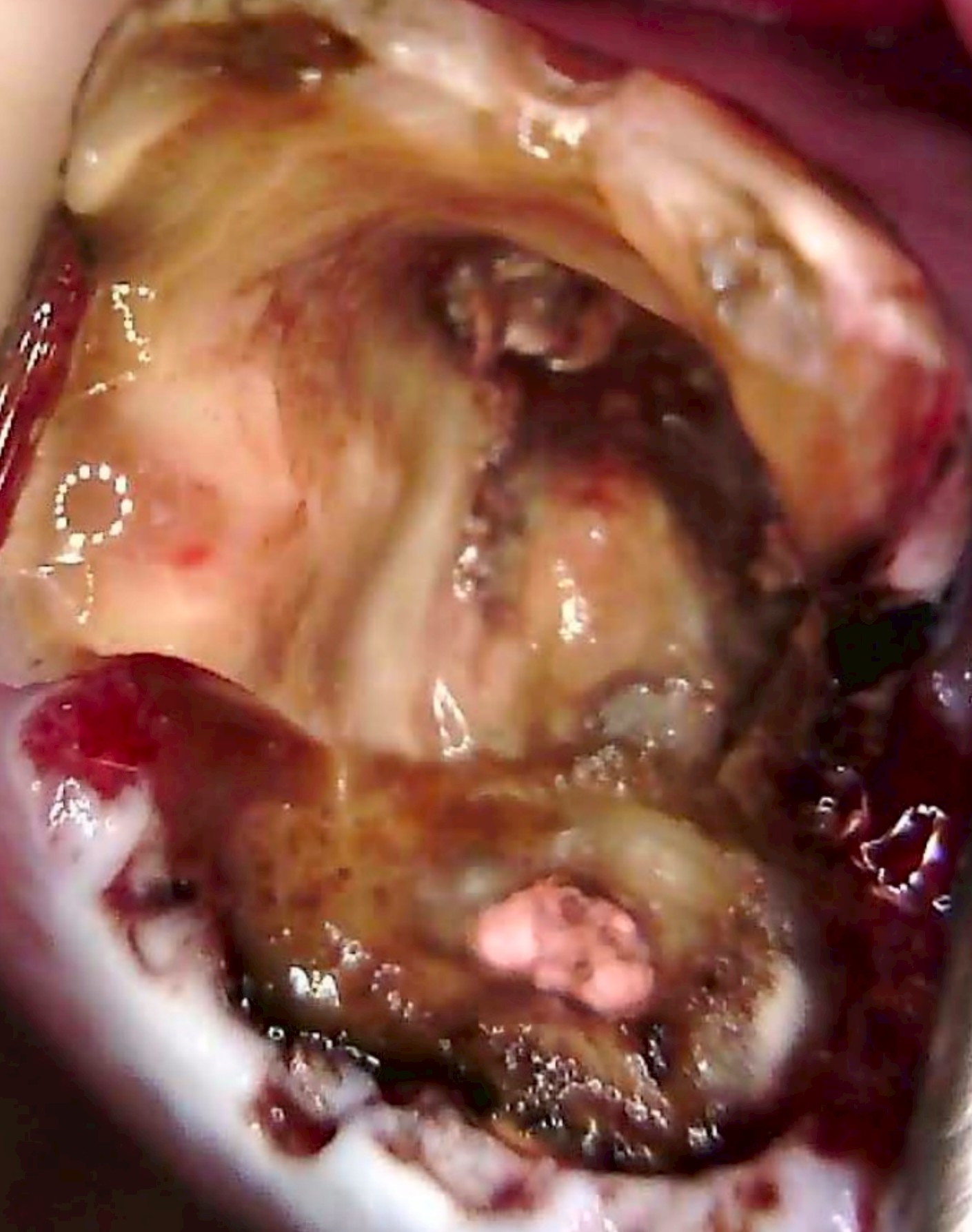
感染を放置すると、抜歯後に
・骨の回復に時間がかかる
・骨造成(骨を足す処置)が必要になる
・治療期間・費用が増える
といった可能性が高くなります。
インプラントは骨の質と量が土台。
その土台を守るためにも、感染源は早期に除去することが重要です。
抜歯と同時にインプラントは可能か?(抜歯即時埋入)
一方で、抜歯と同時にインプラントを埋入する
「抜歯即時埋入(Immediate Implant Placement)」という方法もあります。
ただし、これは誰にでも適応できるわけではありません。
主な条件は以下です:
1. 感染が限局的であること(広範囲でない)
2. インプラントを固定できる十分な骨が残っていること
3. 炎症が強くないこと
感染が広範囲に及んでいる場合、
・細菌量が多い
・炎症反応が強い
・麻酔が効きにくい
・インプラントの感染リスクが上がる
など、成功率を下げる要因が増えます。
つまり、感染が小さいうちに対応できるかどうかが重要な分岐点になります。
まとめ:悩む前に「状態の評価」を
・インプラント前に必ず抜歯しなければならない、というわけではありません。
・しかし、感染が進行している場合は早期抜歯が原則。
・抜歯即時埋入は、感染が小さく骨条件が良い場合に限られます。
最も避けるべきなのは、
「まだ大丈夫だろう」と判断を先延ばしにして、骨欠損が拡大することです。
迷っている場合は、
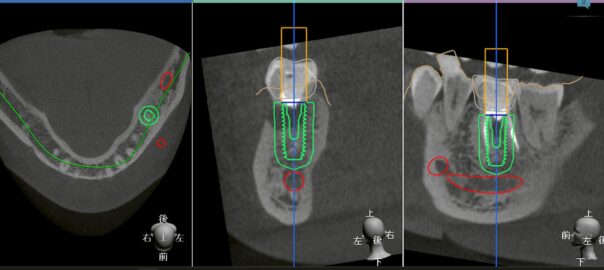
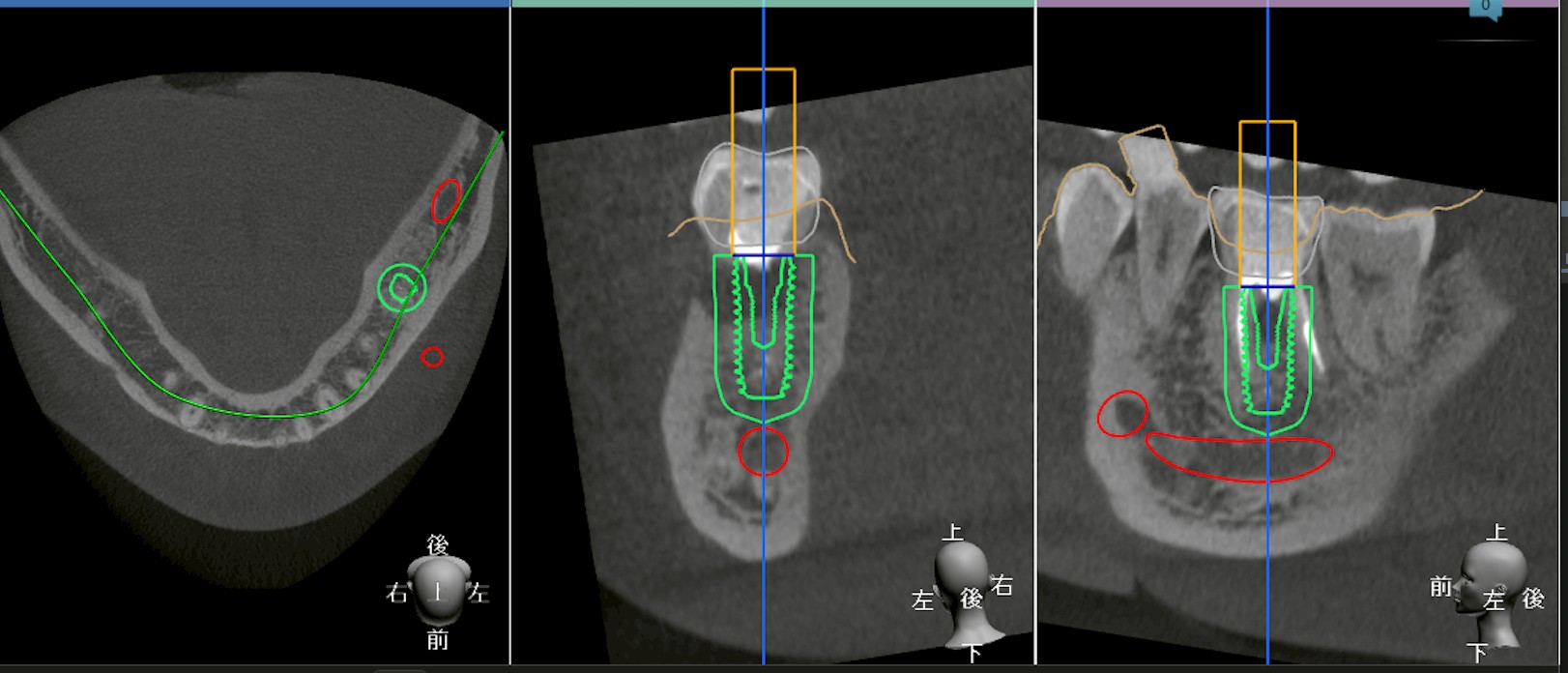
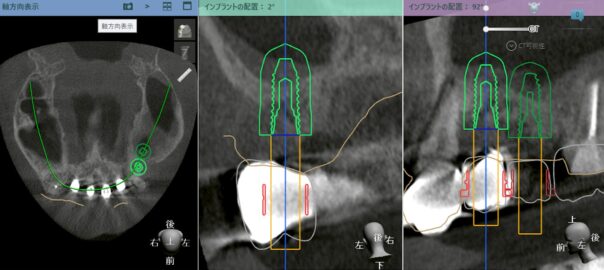
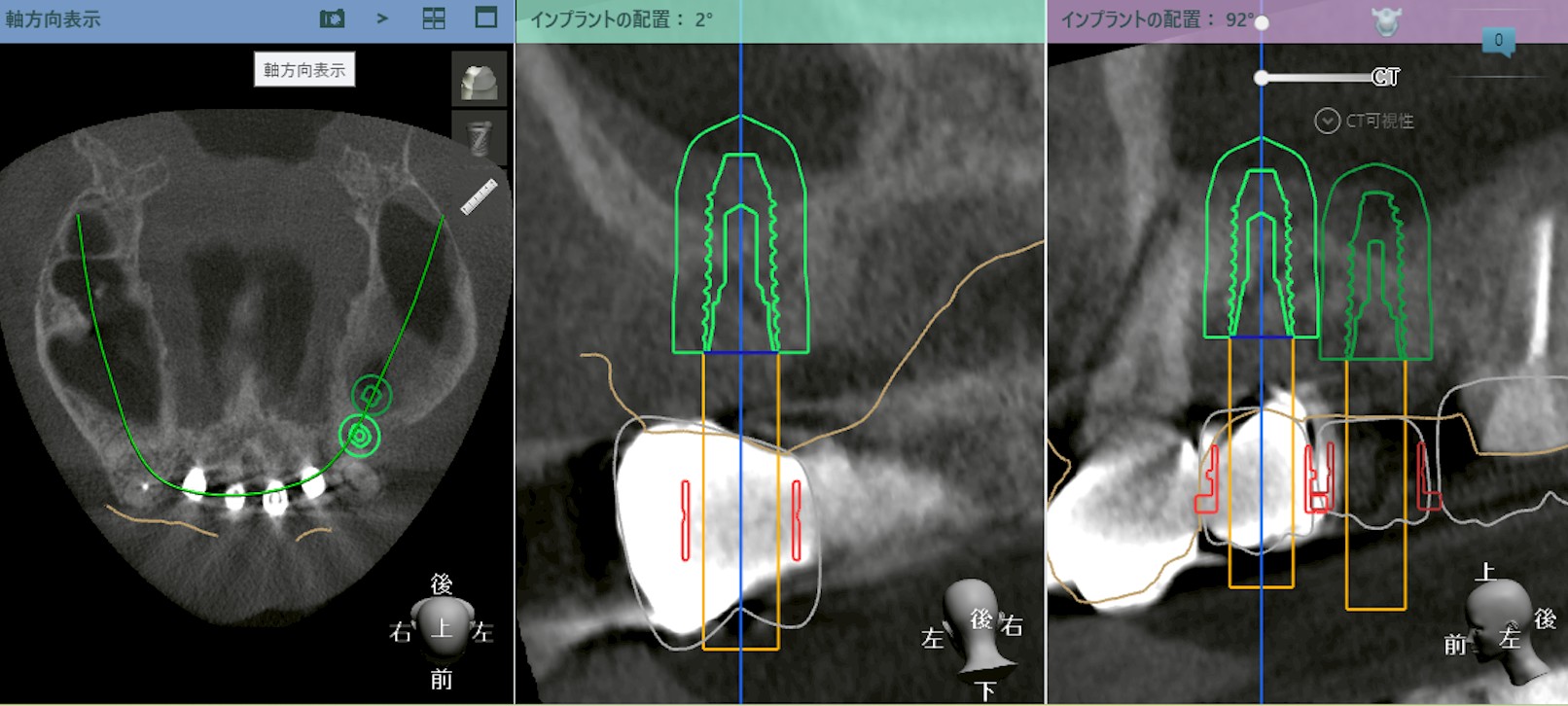
・CTで骨の状態を確認する
・感染が拡大しているか評価する
・即時埋入が可能かどうか診断する
このプロセスを一度踏むことが、結果的に最短ルートになります。
インプラント治療は、「いつ入れるか」よりも
「どういう環境で入れるか」の方がはるかに重要です。
気になる歯がある方は、
まずは状態を正確に把握するところから始めましょう。
コジデン理事長ブログ(様々なことをゆる〜く書いています)
→ https://ameblo.jp/kojima-dental
インプラント専門サイトはこちら
→ https://ryu-implant.net



 054-654-1020
054-654-1020 Web予約
Web予約