こんにちは、静岡市駿河区石田の小嶋デンタルクリニックです。
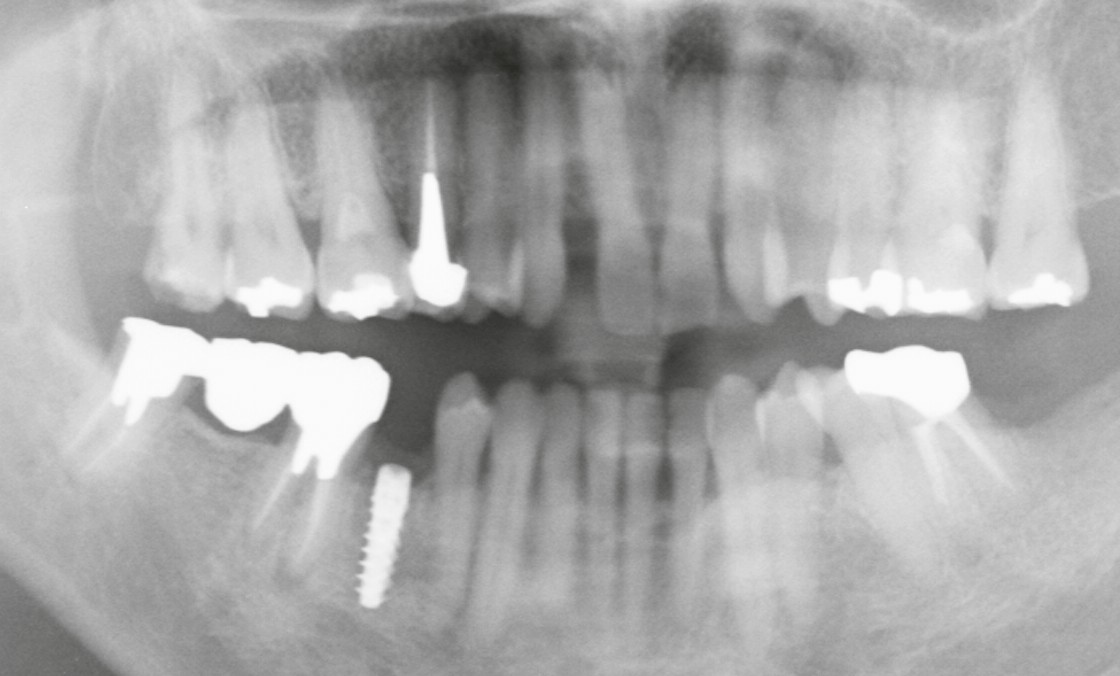
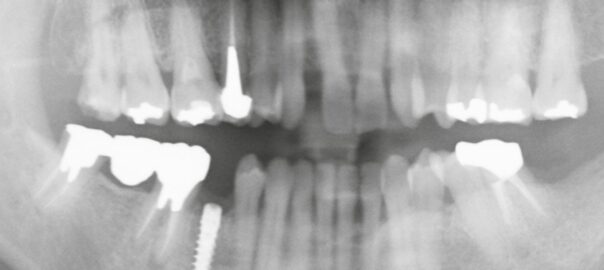
近年、引っ越しやライフスタイルの変化により、他院でインプラント治療を受けられた方が当院へご来院されるケースが増えてきました。
当院でも他院インプラントへの対応は可能ですが、いくつか確認していただきたい点があります。本日はそのポイントを分かりやすくまとめました。
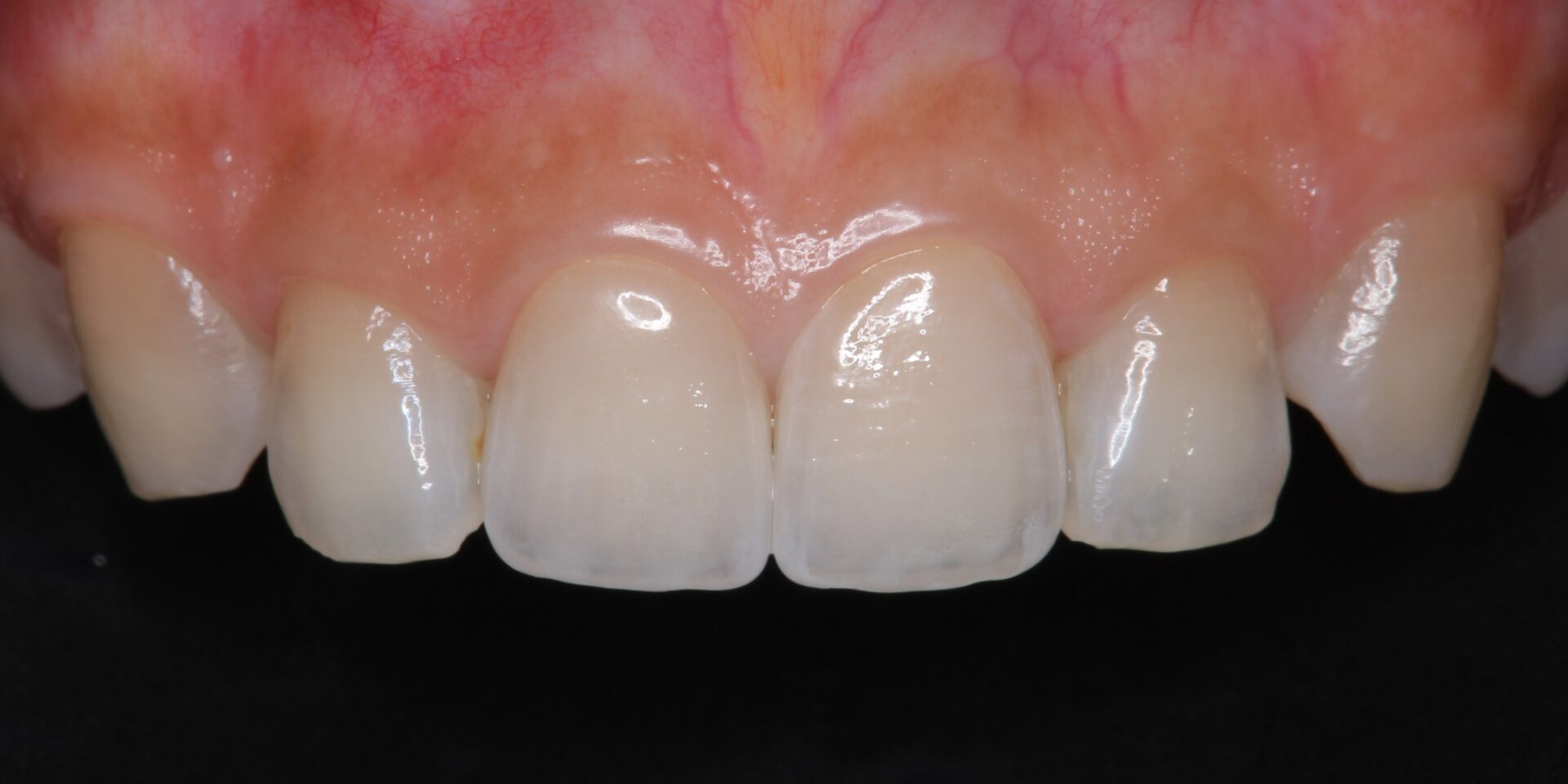
① 補綴物(被せ物)のやりかえについて
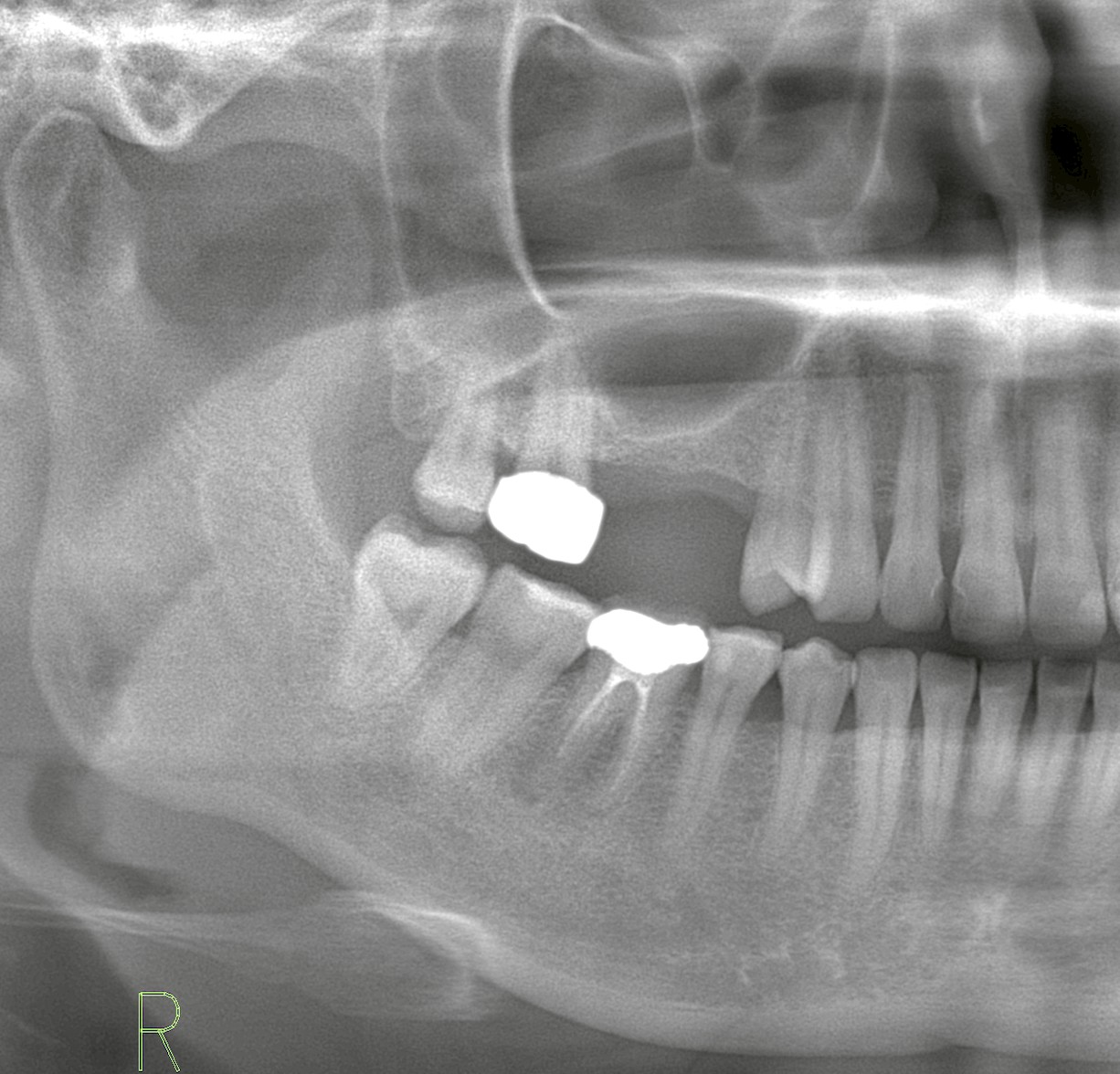
他院で埋入されたインプラントでも、メーカーが特定できれば補綴物の再製作・再装着が可能です。
メーカーによってパーツの互換性が異なるため、どのブランドが使われているかが非常に重要になります。
ただし、インプラントの長期的な維持や安定性は埋入の程度やインプラント周囲炎の罹患状況にもよるため、他院で埋入まで行っている場合の補綴物のみの、当院での新製は保証対象外となっております。
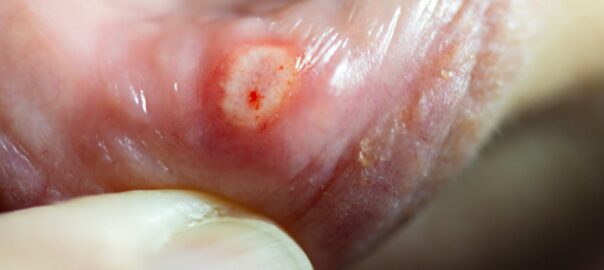
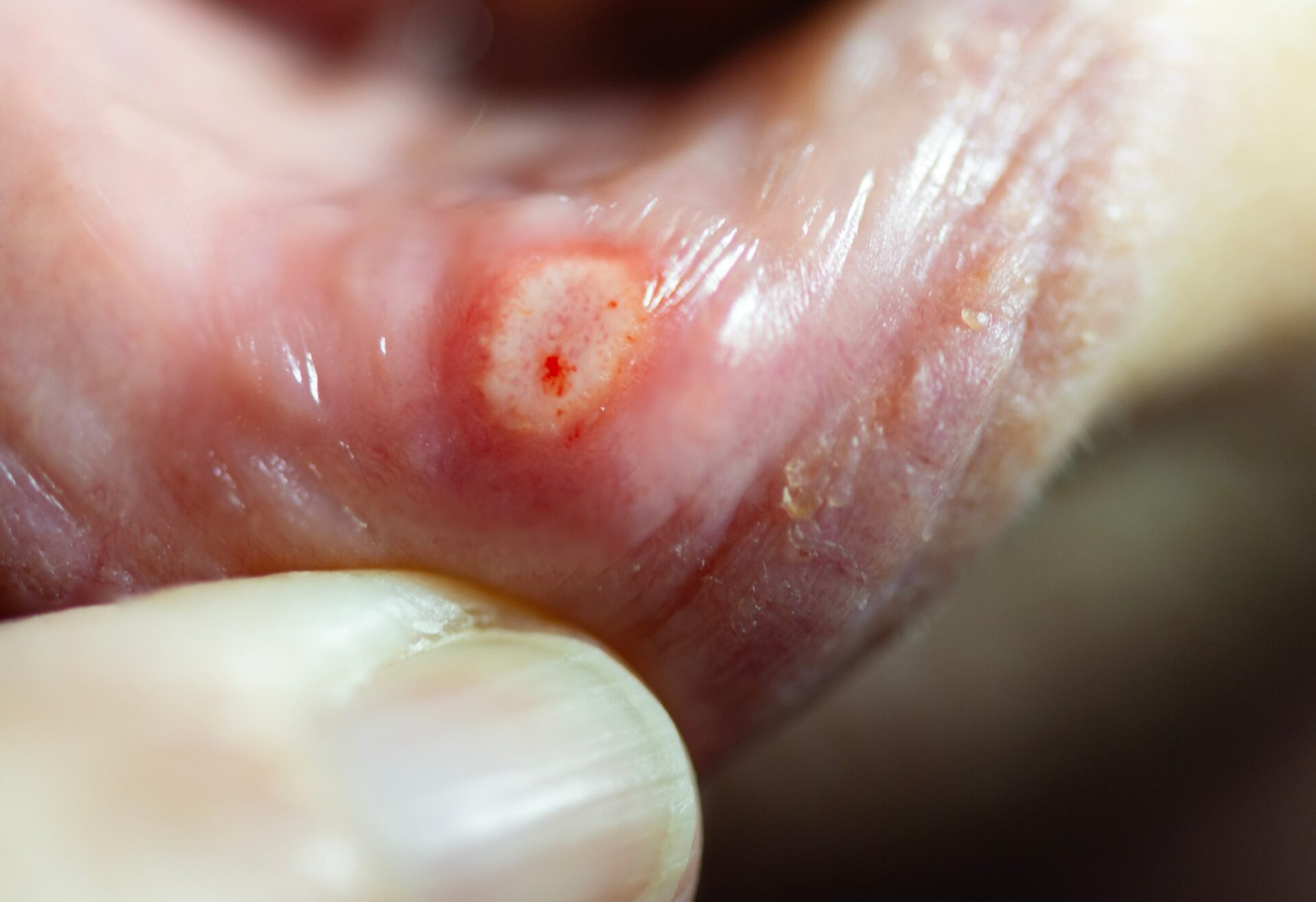
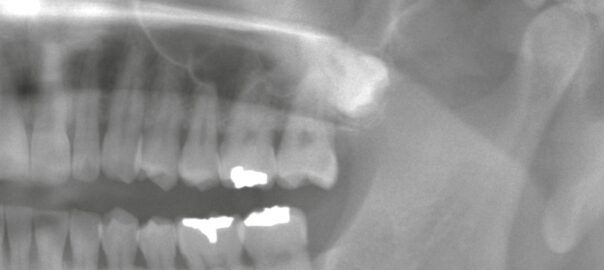
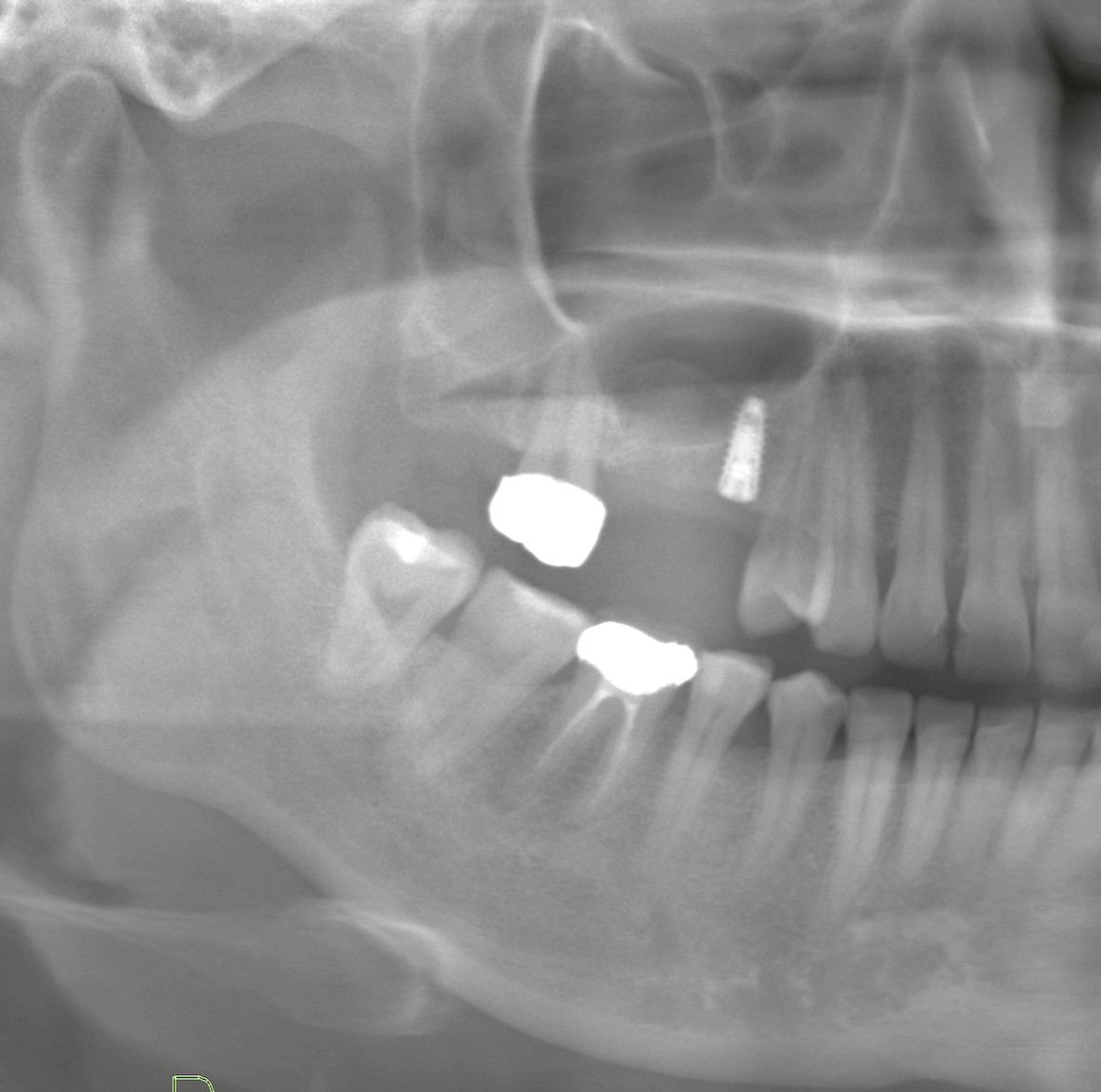
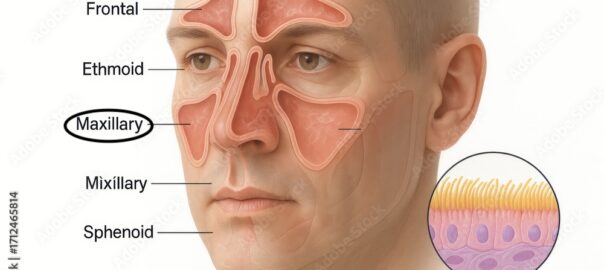
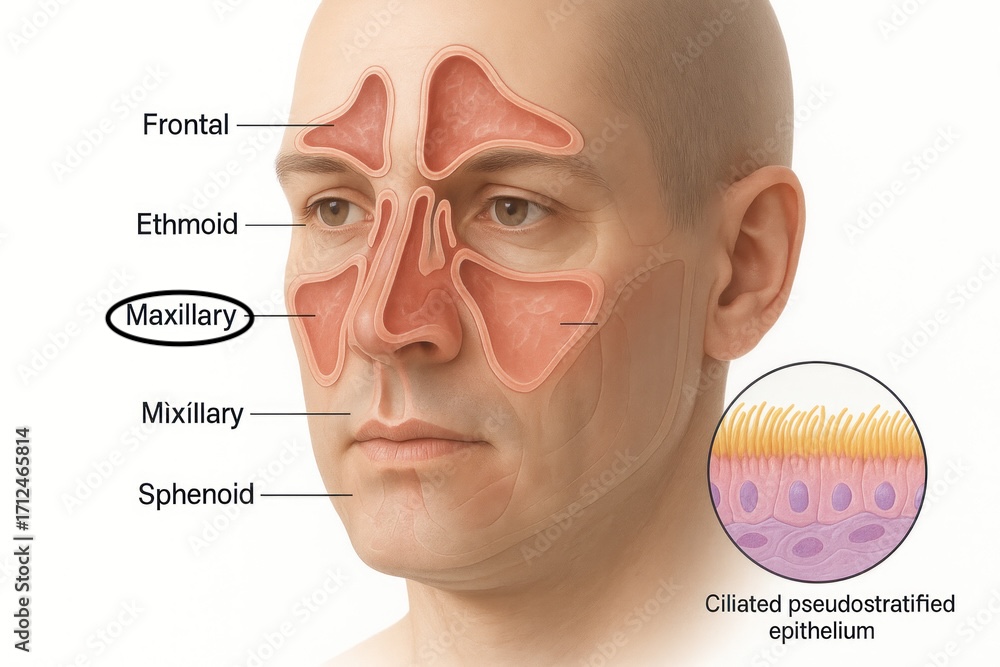
② インプラント周囲炎の治療・洗浄について
インプラントの周囲に炎症が起こる「インプラント周囲炎」は早めの治療が大切です。
当院でも、
* インプラント周囲の洗浄
* ポケット内のデブライドメント
* 専用器具によるクリーニング
* 必要に応じた追加処置
など、適切な対応が可能です。
こちらも自費診療扱いとなり、費用が発生いたしますが、インプラントの寿命を大きく左右する重要なケアとなります。
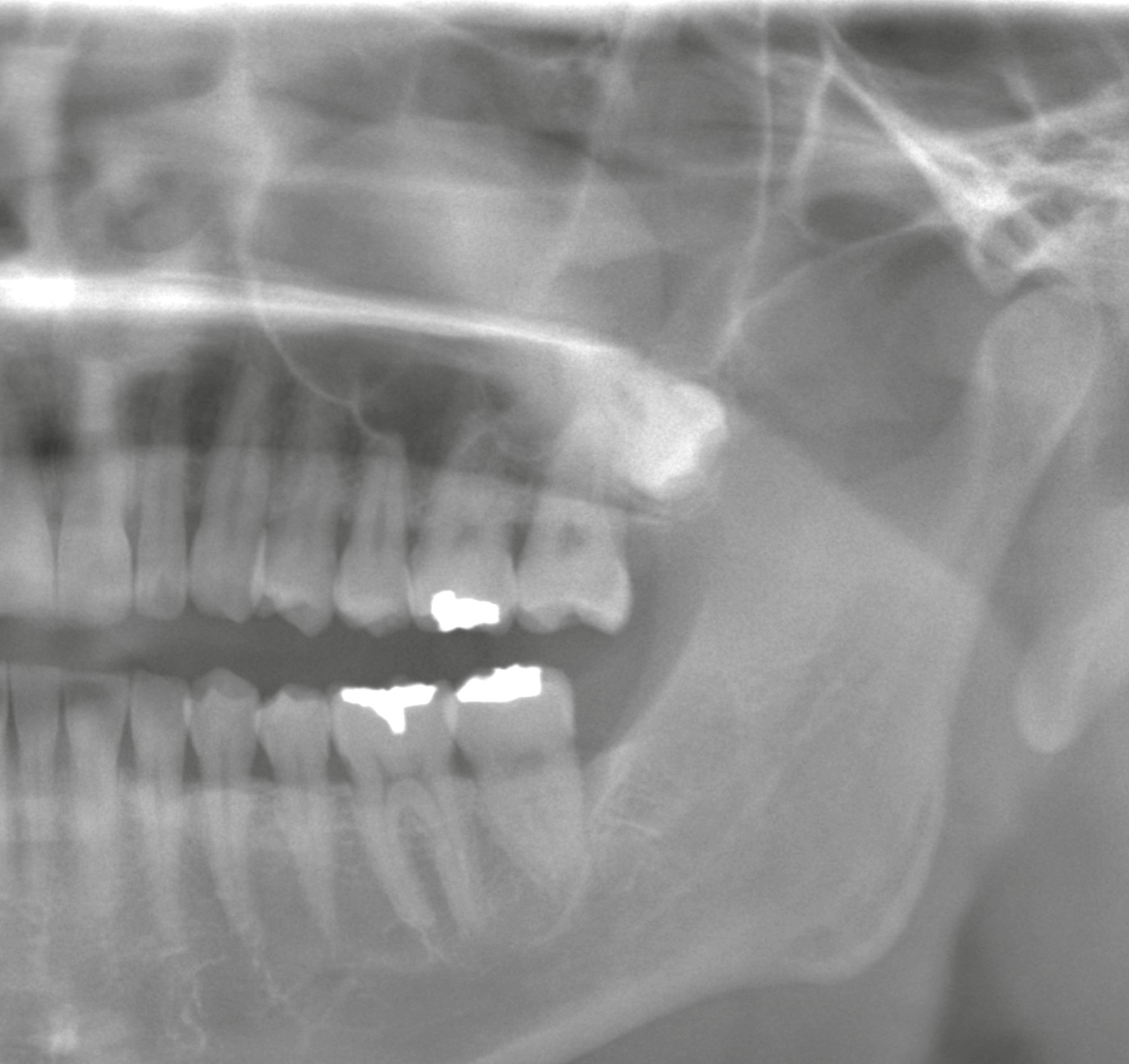
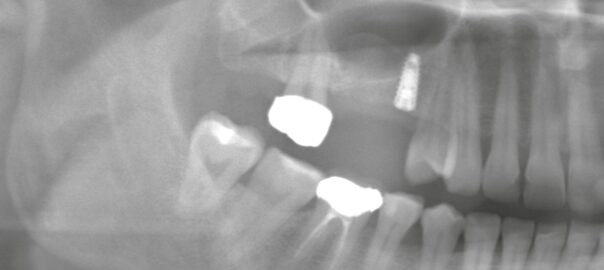
③ 他院から転院される際にご用意いただきたい情報
診療をスムーズに進めるため、可能な範囲で下記3点をご確認いただけると非常に助かります。
1. インプラントメーカー
└(例:ストローマン、ノーベルバイオケアなど)
2. サイズ・タイプ
└(フィクスチャーの太さ・長さ、プラットフォームの種類など)
3. 埋入した時期
└術後の経過年数が分かると治療計画が立てやすくなります。
これらの情報がわかるだけで、治療の質もスピードも大きく向上します。
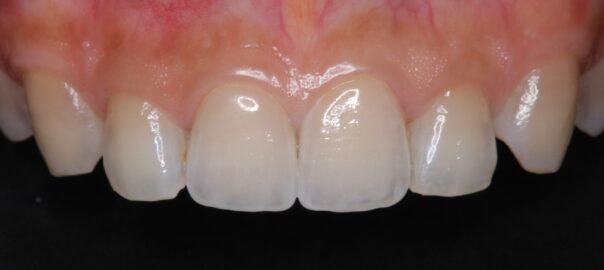
最後に
他院インプラントでも丁寧に診させていただきますので、どうぞご安心ください。
「引っ越しして通えなくなった」「メインテナンス先を変えたい」など、どんな理由でも構いません。
インプラントは長い時間を寄り添うパートナーのような存在。
だからこそ、あなたの口の中の未来を大切に、一つひとつ丁寧にサポートいたします。
気になる症状があれば、どうぞ遠慮なくご相談ください。
コジデン理事長ブログ(様々なことをゆる〜く書いています)
→ https://ameblo.jp/kojima-dental
インプラント専門サイトはこちら
→ https://ryu-implant.net



 054-654-1020
054-654-1020 Web予約
Web予約